Diabetická noha a pandémia COVID – 19
Pandémia COVID-19 predstavuje situáciu, ktorá núti k obmedzeniu poskytovania zdravotnej starostlivosti priamou návštevou pacienta u lekára, a keď sa veľká časť komunikácie realizuje prostredníctvom tzv. telemedicíny. Avšak, hoci viaceré aspekty starostlivosti o pacienta s diabetes mellitus je možné vykonávať formou telemedicíny, špecifickou otázku je starostlivosť o pacientov s diabetickou nohou, nakoľko niektoré komplikácie aktívnej ulcerácie (otvoreného defektu) môžu byť život alebo končatinu ohrozujúce a vyžadujú urgentnú a intenzívnu starostlivosť v nemocničnom zariadení. Dôležitou oblasťou obzvlášť počas pandémie je prevencia vzniku nových ulcerácií a adekvátny spôsob starostlivosti o pacientov s aktívnou ulceráciou, podľa jej závažnosti. Súčasne je potrebné brať na zreteľ, že pacienti s diabetes mellitus, obzvlášť s komplikovaným priebehom kde patria aj pacienti s diabetickou nohou, sú vo zvýšenom riziku ťažkého priebehu ochorenia s vyššou mortalitou.
Všeobecné pravidlá
- Čo najlepšia metabolická kontrola, posilňovanie imunity, adherencia k liečbe a pokynom lekára
- Čo najviac znížiť riziko vzniku nových ulcerácií vykonávaním preventívnych opatrení podľa princípov samovyšetrovania a samoošetrovania nôh, nosením správnej obuvi, preventívnym ošetrovaním rizikových nálezov a pod.
- Čom najskôr rozpoznať a riešiť rizikové nálezy na nohách komunikáciou so svojim lekárom, resp. lekárom centra pre diabetickú nohu formou telemedicíny (videohovor, skype, facetime, telefonát, fotografia, mail a pod.), na základe ktorej sa lekár rozhodne, či postačuje domáca liečba, liečba v súčinnosti s ošetrovateľskou agentúrou (ADOS), alebo aký typ zdravotníckeho zariadenia by mal pacient navštíviť, alebo bude on navštívený agentúrou ADOS alebo lekárom.
- Pokiaľ to stav dovoľuje, jednoduchšie stavy neohrozujúce život ani končatinu pacienta preferenčne riešiť mimo nemocničných zariadení (doma, v komunite, prostredníctvom ADOS), teda aby sa minimalizoval kontakt s inými osobami
- Ak ide o stav ohrozujúci život alebo končatinu, je potrebné riešenie prostredníctvom urgentnej / nemocničnej starostlivosti. V súvislosti s diabetickou nohou sú takýmito stavmi najmä ťažká infekcia, osteomyelitída, flegmóna, sepsa, ťažká ischémia, akútna ischémia, gangréna a ďalšie
Prevencia vzniku nových ulcerácií
Za účelom prevencie rozvoja diabetických ulcerácií na nohách by mal každý pacient s diabees mellitus okrem všeobecných odporúčaní týkajúcich sa metabolickej kompenzácie a posilňovania imunity pravidelne (optimálne denne) realizovať aj samovyšetrovanie a samoošetrovanie svojich nôh, obzvlášť ak má prítomné rizikové nálezy ako je diabetická polyneuropatiu, akékoľvek deformity alebo deformácie na nohách, alebo nedokrvenie dolných končatín, alebo ak sa už v minulosti liečil pre diabetické ulcerácie, alebo sa z tohto dôvodu podrobil amputačnému alebo revaskularizačnému zákroku na nohách a pod.
Rizikové nálezy na nohách
- dlhšie trvajúci s nedostatočne kontrolovanými glykémiami
- akékoľvek deformity a deformácie nohy (ortopedické vady, ploché nohy, osové odchýlky, vysoký nart, kladivkovité prsty, drápovité prsty, valgozne postavenie haluxov, kostné výrastky)
- poruchy biomechaniky postoja a chôdze (krívanie, chybné našľapovanie)
- poúrazové a postamputačné zmeny tvaru a zmenená architektúra nohy
- prítomná periférna senzitívne motorická polyneuropatia (strata ochrannej citlivosti, pacient necíti poranenie ) a vegetatívna polyneuropatia vedúca k funkčným a trofickým zmenám kože a kožných adnex
- suchá zhrubnutá zrohovatelá praskajúca koža,
- trhliny a praskliny (fisúry, ragády) kože
- plesňové ochorenie v medziprstových priestoroch ale aj na ploskách nôh
- opuchy rôznej etiológie
- nevhodná obuv – najčastejší spúšťací faktor vedúci k povrchovým zraneniam
- poruchy zraku, funkcií obličiek
- poruchy prekrvenia nôh, ochorenie periférnych artérií
- rozvinuté aterosklerotické kardiovaskulárne ochorenia
- anémia, polyglobúlia, zvýšená proagregačná a prokoagulačná pohotovosť krvi
- ochorenia pečene
- poruchy imunity, oslabená imunita
- fajčenie, nadmerný príjem alkoholu, zlá hygiena, horšie sodiálno ekonomické pomery pacienta
Pri zistení akéhokoľvek podozrivého nálezu, obzvlášť pri vytvorení sa kožného defektu (ulcerácie), prejavoch zápalu (začervenanie, opuch, bolestivosť, vyššia lokálna teplota) alebo nedokrvenia (bledá alebo livídna farba, bolestivosť, objavenie sa nekrózy) a pod. by mal pacient ihneď informovať svojho lekára alebo podiatrickú ambulanciu. Pravidelné preventívne samovyšetrovanie a samoošetrovanie pacientom, alebo jeho príbuznými, alebo opatrujúcou osobou, sa vykonáva z dôvodu, že defekt (ulcerácia) sa môže u pacienta s cukrovkou vytvoriť aj bez doprevádzajúcej bolesti, či iných signalizujúcich prejavov, čo by mohlo viesť k prehliadnutiu alebo podceneniu nálezu a jeho prechodu do závažnejšej formy. Táto situácia je najmä dôsledkom prítomnej rozvinutej neuropatie, so sprievodným znížením ochrannej citlivosti príslušných nervov nohy, čo znamená, že pacient nemusí pociťovať ani inak veľmi bolestivé podnety.
Zásady denného samovyšetrovania nôh:
- pravidelná kontrola viackrát denne – ráno a večer a vždy po vyzutí obuvi.
- pri kontrole ťažšie prístupných oblastí nohy použite zrkadlo, alebo využite pomoc príbuzných
- zamerajte sa na hodnotenie kože, jej povrchu, farby, pátrajte po začervenaniach, impresiách z obuvi, náznakoch tvorby otlakov, opuchov, zhrubnutej koži a prasklinách v nej
- všímajte si, či nemáte v medziprstových priestoroch macerovanú („rozmočenú“) kožu, prítomnosť plesňového postihnutia alebo zarastené nechty
- treba poznať príznaky a prejavy zápalu a tvorby defektu – zmeny farby, opuchy, pľuzgiere, praskliny, poranenia a pod. Tieto nálezy sa nesmú podceňovať a je potrebné čo najskôr kontaktovať lekára
- kontrolujte si obuv aj jej prehmataním, pričom pátrajte po nerovnostiach, chybách šitia, celistvosti výstelky, cudzích predmetoch, trčiacich klinčekoch či iných súčastiach topánky pod.
- (Pozn.: Nevhodná alebo poškodená obuv je najčastejšou príčinou vyvolávajúcou tvorbu defektu v rizikovom teréne)
Zásady denného samoošetrovania nôh:
- aspoň raz denne si vymeňte ponožky, preferujte ponožky bez švov alebo ich noste švami naruby
- dvakrát denne si umyte nohy vo vlažnej vode nedráždivým mydlom
- dôležité je nohy následne dobre osušiť, najmä medzi prstami
- nohy precvičte a podľa potreby ošetrite hydratačným krémom
- v prípade plesňového postihnutia ošetrite lekárom odporučeným prípravkom
- zhrubnutú kožu denne odstraňujte pemzou
- pozor na správne strihanie nechtov
- nechoďte bosí, najmä ak trpíte diabetickou neuropatiou s oslabenou citlivosťou na vonkajšie zraňujúce podnety
- nohy nikdy nevykladajte na predmety a zariadenia, ktoré by mohli byť horúce alebo ľadové, nikdy nechoďte bosí po rozhorúčenom piesku.
Postup starostlivosti o pacienta podľa charakteru ulcerácie
V prípade aktívnej diabetickej nohy s ulceráciou, zápalom, ischémiou či iným prejavom je vždy potrebné rozpoznať, či sa jedná o stav, ktorý je stabilizovaný a neohrozuje pacienta na živote alebo končatinu, alebo či ide o akútny závažný stav (schéma)
Charakter diabetickej ulcerácie na nohe pacienta a jeho hodnotenie a postup liečby
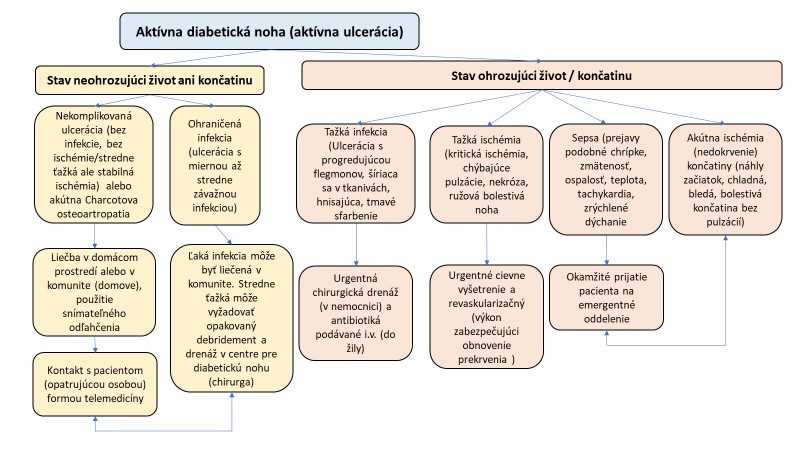
Akútne komplikácie diabetickej nohy ohrozujúce život alebo končatinu
Tieto stavy je potrebné riešiť urgentne, obvykle s potrebou chirurgického alebo revaskularizačného zákroku formou hospitalizácie.
Závažná infekcia. Ulcerácia spojená s rýchlo sa šíriacou flegmónov (lokálne začervenanie, opuch, zvýšená lokálna teplota kože, bolesť), secernáciou hnisu alebo nekrózou (odumretím tkaniva s tmavým sfarbením) alebo vlhkou gangrénou, alebo plynom v mäkkých tkanivách podľa nálezu krepitu („praskania bubliniek“) v podkoží. Ulcerácia s postihnutím kosti (osteomyelitídou) alebo s infekciou prenikajúcou cez okolité mäkké tkanivá. Takéto závažné infekcie si obvykle vyžadujú hospitalizáciu s urgentným chirurgickým zákrokom a intravenózne podávanie antibiotík.
Sepsa. Závažná infekcia môže (alebo nemusí byť) komplikovaná sepsou, ktorá sa môže prejavovať príznakmi podobnými chrípke, ako náhla horúčka, triaška, zmätenosť, spavosť, malátnosť. Medzi možné príznaky sepsy patrí telesná teplota > 37,5°C alebo < 36°C, pulzová frekvencia > 90 úderov za minútu a dychová frekvencia > 20 dychov / minútu, pokles krvného tlaku pod 100 mm Hg, leukocytóza > 12 alebo naopak < 4, prejavy nedokrvenia orgánov. Sepsa je život ohrozujúci stav s poruchou funkcie orgánov, zapríčinený dysreguláciou odpovede organizmu na infekciu. Je potrebné si uvedomiť, že prejavy možnej sepsy môžu byť u ľudí s cukrovkou alebo u starších ľudí menej výrazné alebo môžu aj chýbať a tiež, že klinické príznaky môžu byť spôsobené aj infekciou COVID-19. Nech už je dôvod akýkoľvek, pacient s takýmito klinickými prejavmi by mal byť ihneď odoslaný na pohotovosť.
Závažná resp. kritická ischémia. Kritická ischémia (nedokrvenie) končatiny sa prejavuje ischemickou bolesťou v kľude, ktorá sa však môže líšiť v závislosti od stupňa neuropatie, ktorá ju môže zmierňovať. Končatina je lívídna, kožná teplota je znížená, pulzácie na artériách chodidla chýbajú, tzv. Buergerovo znamenie je pozitívne (chodidlo pri zodvihnutí nohy zbledne a naopak pri zvesení sčervenie, tzv. ružová, bolestivá noha), test chôdzou vykazuje zhoršenie. Môžu byť prítomné nekrotické lézie na koži. Dopplerovské arteriálne signály na chodidle sú jednofázové alebo chýbajú. Ak sú k dispozícii výsledky hemodynamických testov, na kritickú ischémiu poukazuje systolický tlak na artériách členka <50 mmHg a systolický tlak na prstoch nohy <30 mmHg. Pacienti s kritickou ischémiou potrebujú urgentné cievne vyšetrenie vedúce k revaskularizácii.
Akútna ischémia. Je obvykle dôsledkom náhleho upchatia tepny v dôsledku embólie alebo trombózy. U pacientov s akútnou ischémiou končatín sa náhle objaví ochladenie, zblednutie a bolestivosť končatiny s parestéziou alebo paralýzou. Stav vyžadovať okamžité odoslanie do nemocnice s urgentným riešením.
Stavy, ktoré neohrozujú končatinu ani pacienta na živote.
Okrem stavov ohrozujúcich končatiny je tiež dôležité rozpoznať aj stavy, ktoré končatinu akútne neohrozujú a ktoré je možné liečiť v domácom prostredí resp. v komunite (domov, sociálne zariadenie):
- Ulcerácie na chodidlách, ktoré nie sú komplikované infekciou ani závažnejšou ischémiou, ako aj ulcerácie v teréne ľahšej až miernej/stredne ťažkej ale stabilnej ischémie, ktorá neohrozuje končatinu je možné liečiť doma resp. v komunite.
- Povrchové ohraničené ulcerácie s ľahšou infekciou s lokálnym erytémom (začervenaním) do 2 cm od okraja, bez známok šírenia sa infekcie alebo rizika sepsy sa rovnako môžu liečiť doma resp. v komunite perorálnymi antibiotikami.
- Hlbšia, ale ohraničená infekcia vyžaduje opakovaný debridement a drenáž na oddelení diabetickej nohy, resp. chirurgickej ambulancii a podávanie antibiotík do žily (i.v.) s dôkladným sledovaním
- Pri akútnej Charcotovej osteoartropatii je potrebné zabezpečiť odľahčenie končatiny v domácom prostredí (komunite) s preferenciou snímateľných dláh pred fixnými. Pri takýchto stavoch bude vo väčšine prípadov postačovať domáca starostlivosť resp. starostlivosť v komunite v súčinnosti s lekárom formou telemedicíny (Skype, videohovor, telefonát, fotografia, ....), ktorý poskytne príslušné rady (vrátane odporučenia eventuálnej hospitalizácie) a podľa potreby aj v súčinnosti s ošetrovateľskou agentúrou (ADOS).
Režim starostlivosti formou telemedicíny sa môže odlišovať v závislosti od miesta a dostupnej technológie pre telemedicínu (telefón, internet, videohovor, konferenčný hovor prostredníctvom programov ako je Zoom, alebo Microsoft Team, ktoré sú vhodné pre rýchly tímový prístup pri reagovaní na obavy, ktoré môžu mať kolegovia z každej siete.
Ak v niektorých oblastiach nie sú k dispozícii dostatočné kapacity z dôvodu nedostatku personálu z dôvodu choroby alebo izolácie, môžu byť pacienti presmerovaní na centralizované pracovisko.
Pacient s chronickou stabilnou ulceráciou na podiatrickej ambulancii
Za stabilnú ulceráciu považujeme ulceráciu, ktorá sa dlhodobo nehojí alebo sa hojí pomaly, neprejavuje však klinické znaky infekcie, ani zhoršenie prejavov ischémie. Preferuje sa ošetrovanie v domácom prostredí, resp. v komunitnom zariadení. Pokiaľ je potrebné vyšetrenie počas aktuálnych vrcholov pandémie COVID-19 na ambulancii lekára, musia byť pacienti objednávaní na vyšetrenie tak, aby sa nestretávali naraz v čakárni viacerí. Vyšetrenie musí prebiehať za dôsledných hygienických opatrení.
Okrem všeobecných požiadaviek a pravidelnej dezinfekcie vyšetrovne musí mať vyšetrujúci prekryté dýchacie cesty respirátorom aspoň FFP2 a nasadený ochranný štít. Vyšetrujúci okrem toho musí mať nasadené rukavice, ktoré si mení po každom pacientovi, ochrannú čiapku a ochranný plášť. Pri debridemente je možný len mechanický, pirpadne enzymolytický debridement a je potrebné sa vyhýbať každému úkonu, ktorý by mohol vytvárať nežiaduci aerosol.
Pacient musí mať negatívny čerstvý antigénový test na COVID-19. Počas vyšetrenia musí mať riadne nasadený respirátor alebo aspoň čisté rúško, ktoré nemal predtým nasadené viac ako 2 hodiny. Ochrana musí prekrývať nos aj ústa. Pacient by nemal byť v preväzovni dlhšie ako 15-20 minút a celý jeho pobyt v zariadení by nemal presiahnuť 20-30 minút.
Použité preväzy je potrebné odstraňovať ihneď po každom pacientovi, nesmú sa na preväzovni hromadiť. Po každom pacientovi je nutné dôsledne vydezinfikovať lôžko a všetky súčasti, s ktorými pacient prichádza počas vyšetrenia do styku. Pacient nesmie prísť do styku s hospitalizovanými pacientmi.
Hospitalizovaní pacient na oddelení diabetickej nohy
Pacienti by mali byť pred príjmom na hospitalizáciu vyšetrení na COVID-19 antigénovým testom aby sa znížilo riziko príjmu aktívne infikovaného pacienta, ktorý je potom rizikom nákazy pre ostatných hospitalizovaných pacientov, ktorí sú zvýšene náchylní nakoľko je známe, že diabetes mellitus zvyšuje riziko ťažšieho priebehu ochorenia. Priebeh hospitalizácie, jej trvanie a liečba závisia od nálezu a charakteru ulcerácie.
Autor: Doc. MUDr. Emil Martinka, PhD., NEDU Ľubochňa
« Späť

